
코로나19 발생 이후 발열환자의 응급실 이송이 16분 이상 지연된 것으로 나타났다. 의료기관 수송거부율 역시 코로나19 이전에 비해 4.5배 증가해 발열환자 20%는 응급실 치료를 받을 수 없었다.
동아대병원 응급의학과 임영재 전공의 등은 최근 ‘부산에서 COVID-19 전후로 응급의료를 이용한 발열환자의 병원 전 응급의료 시간 간격 및 비이송률 증가’에 대한 논문을 대한의학회지(JKMS)에 발표하며 이같이 밝혔다.
우리나라는 코로나19 유행 초기 의료기관 감염 확산을 방지하기 위해 발열 환자(37.5°C 이상)를 응급실 격리병상에 선제적으로 격리했다.
하지만 병상과 의료진 등 한정된 자원으로 모든 환자가 격리병상을 이용할 수 없었다. 특히 영유아의 응급실 수송 지연 및 실패는 언론에 보도되며 논란이 되기도 했다.
연구진은 코로나19 전후 응급실 이송 지연 등을 파악하기 위해, 2019년 3월부터 2022년 2월까지 부산에서 응급의료기관을 이용한 발열환자의 응급실 이송 시간 및 거부율을 분석했다.
이 기간 응급실을 이용한 환자는 총 55만4186명으로, 이 중 4만6253명이 발열환자였다.
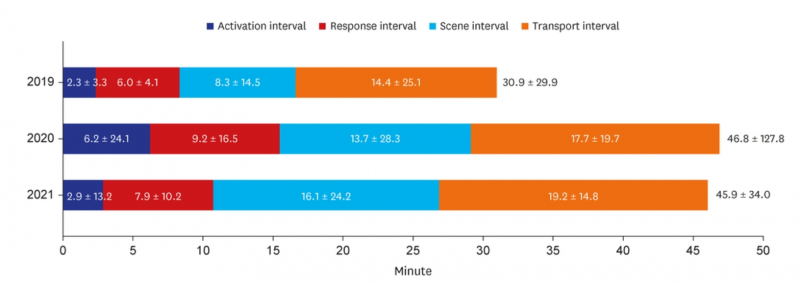
발열환자 응급실 이용 시간 간격은 2019년 평균 30.9분(±29.9분, 표준편차)에서 2020년 46.8분(±127.8), 2021년 45.9분(±34.0)으로 증가한 것으로 나타났다.
비운송율 역시 2019년 4.4%에서 2020년 20.6%, 2021년 19.5%로 급증했다. 코로나19 발생 전과 비교했을 때 4.5배 이상 높아진 것이다.
발열이 있는 영아의 경우는 응급실 이용 시간 간격이 2019년 27.6초(±10.8)에서 2020년 35.1초(±15.4), 2021년 42.3초(±20.5)로 나타났다.
비운송율 역시 2019년 2.6%에서 2020년 25.0% 급증했으며 2021년 19.7%로 소폭 낮아졌다.
“의료자원 한계…미국 응급실 비수송 프로토콜 등 병원 전 전략 적극 활용”
코로나19 발생 전인 2019년과 발생 이후인 2020년 부산의 발열 환자 차이는 약 500명에 불과했다.
하지만 시간 지연은 응급구조대가 현장에 도착, 환자 상태를 확인하고 응급실로 이송하기까지 모든 단계에서 발생했다.
코로나19 발생 이후에는 발열환자를 격리병상에만 수용 가능해지며, 이들을 받아들일 수 있는 병상이 크게 감소했기 때문이다.
또한 발열환자의 코로나19 진단검사 결과가 나오기 전까지 격리병상에서 대기해야 했던 점 역시 코로나19 확진자 급증과 함께 응급의료체계에 커다란 부담을 가져왔다.
임영재 전공의는 “발열환자는 중증도가 광범위하기 때문에 모두 응급치료가 필요한 것은 아니다”라고 강조했다.
하지만 국내 응급의료는 치료 긴급성을 분류하는 병원 전 환자분류체계를 현장에서 시행하지 않고 환자요구사항을 우선시해 중증도와 무관하게 선착순으로 응급실을 이용하는 실정이다.
먼저 도착한 안정적인 발열환자는 코로나19 검사 결과를 기다리며 격리병상을 사용하는 반면, 늦게 온 패혈증 환자는 격리병상을 찾을 때까지 이동 중인 구급차에 머물러야 하는 것이다.
그는 “향후 코로나19와 같은 감염병이 재등장할 가능성이 높은 가운데 의료기관에 응급실 격리병상을 추가 확보하는 등 의료 자원을 확장하는 데는 물리적 한계가 있다”고 지적했다.
이어 “병원 전 단계나 병원 단계 모두에서 응급의료체계 흐름을 개선하기 위한 방안을 모색해야 한다”며 “미국에서 수행되는 응급실 비수송 프로토콜 등 병원 전 전략을 적극 활용할 수 있다”고 덧붙였다.
 임수민 기자 (
임수민 기자 (