
 국내 내분비내과 의사들이 연속혈당측정기(CGM) 효용성을 긍정적으로 평가하면서 “CGM의 활발한 활용을 위한 교육수가를 보장하고 전담인력을 구성하는 등 환경 개선이 필요하다”고 주장했다.
국내 내분비내과 의사들이 연속혈당측정기(CGM) 효용성을 긍정적으로 평가하면서 “CGM의 활발한 활용을 위한 교육수가를 보장하고 전담인력을 구성하는 등 환경 개선이 필요하다”고 주장했다.
아직까지 CGM을 당뇨 진단에 활용하기까지는 근거가 부족하지만, CGM을 사용한 환자와 그렇지 않은 환자를 비교했을 때 혈당 조절 예후가 더 좋았던 연구 결과들이 쌓이고 있기 때문이다.
13일 경주 화백컨벤션센터에서 열린 2022 대한당뇨병학회 춘계학술대회 CGM 관련 세션에서 이 같은 의견이 모였다.
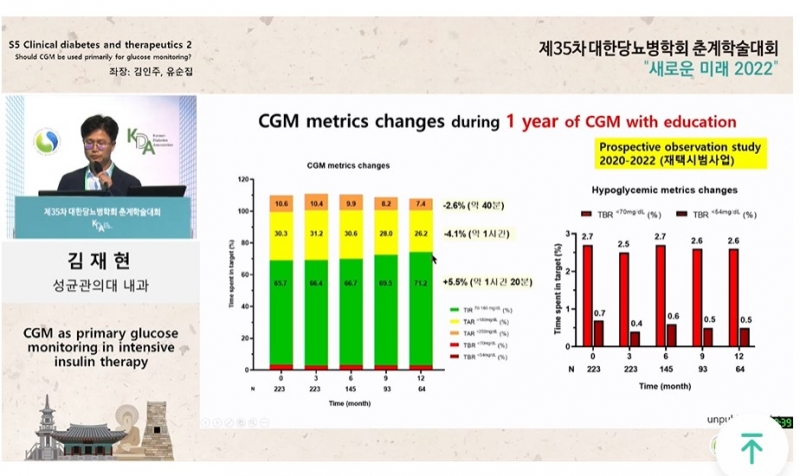
첫번째 연자로 나선 김재현 성균관의대 내과 교수는 "환자에게 CGM 사용에 대해 교육하는 것이 무엇보다 중요하다"고 강조했다.
"대다수 병원들 어려움은 바로 기기 관련 환자 교육"
김 교수는 “기기만 달아줘도 스스로 조절을 잘하는 분들도 있지만 교육을 안하면 예후가 나빠진 연구 결과도 있다”며 “많은 병원들이 가장 어려워하는 것이 환자 교육”이라고 말했다.
그에 따르면 아직까지 ‘3분 진료' 환경 뿐 아니라 CGM 교육수가가 전무하고 CGM을 요양비로 지급하는 등 제약이 많은 실정이다. 이로 인해 1형 또는 집중 인슐린 치료가 필요한 2형 당뇨병 환자들의 CGM 사용 빈도가 매우 낮다.
김 교수는 “CGM 처방 수가와 교육 수가를 현실화하고 질환 중등도에 따라 전략적으로 접근해야 한다”며 “책·유튜브·원격 모니터링·재택교육·모바일 앱 등 효율적인 교육방법 도구도 개발돼야 한다”고 주장했다.
이어 “국가 재정과 세금이 한정돼 있지만 당뇨병 환자 가운데 정말 위험에 노출돼있고 취약한 사람이 누구인지를 생각하고 고민해보면 좋겠다”고 제안했다.
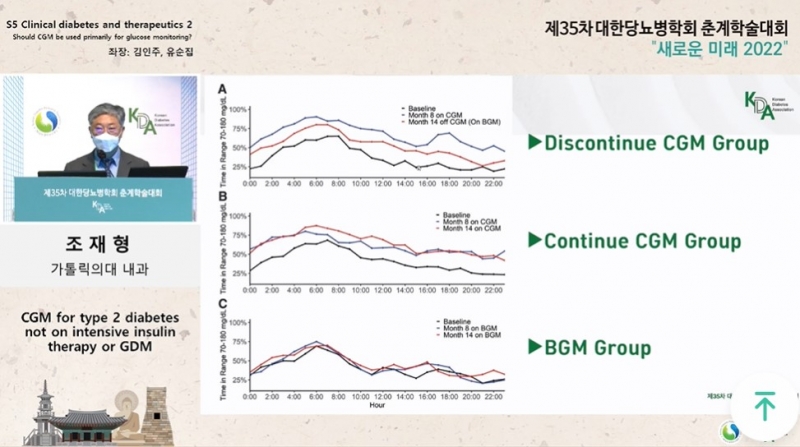 조재형 가톨릭의대 내과 교수는 CGM을 직접 사용해서 특정 음식을 먹고 혈당이 치솟았던 사례를 눈으로 확인하고 행동 교정에 나섰던 경험을 소개했다.
조재형 가톨릭의대 내과 교수는 CGM을 직접 사용해서 특정 음식을 먹고 혈당이 치솟았던 사례를 눈으로 확인하고 행동 교정에 나섰던 경험을 소개했다.
조 교수 역시 “교육이 가장 중요하다”고 강조했다.
그는 “의사가 하루종일 환자에 전화할 수 있으면 좋겠지만, 비용효과적으로 교육해 행동습관까지 교정하려면 설명하는 사람에 대한 충분한 수가가 보장돼야 한다”고 덧붙였다.
조 교수는 또한 “연속혈당 측정은 패턴을 본다는 것”이라며 “사용자가 걸으면서 혈당이 얼마나 떨어지는지 등을 체험하고 약을 잘 먹게 하는 등 행동습관까지 바꿀 수 있다는 점에서 의미가 있다”고 평가했다.
그는 2형 당뇨병 환자 뿐 아니라 기저인슐린을 사용하는 고령환자, 복막투석과 혈액투석을 받는 당뇨병 환자 등에서 CGM 활용을 긍정적으로 평가했다.
CGM 전문인력팀 구성·보상 중요···근거 보완→진단까지 전망
문준성 영남의대 내과 부교수는 코로나19로 인해 감염위험이 증가하면서 의료현장에서 CGM의 필요성이 증가했다고 설명했다.
그는 코로나19 중환자실 입원환자, 인슐린을 사용하는 입원환자에서 CGM을 사용해본 연구 결과 등을 소개했다.
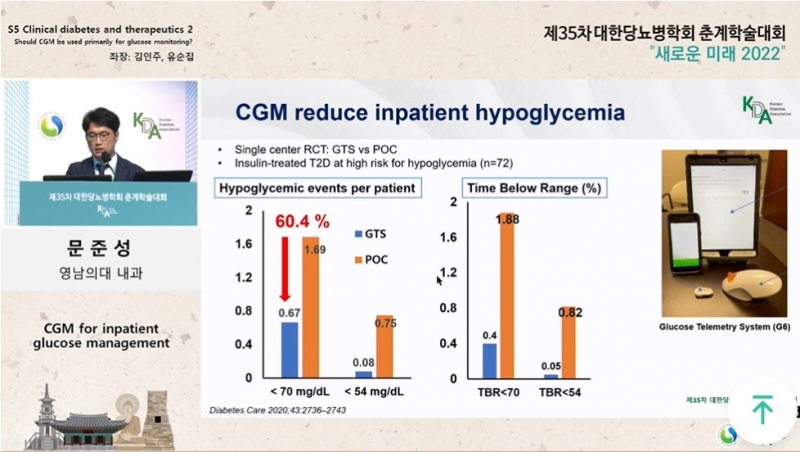 환자를 실시간으로 모니터링하고 직접적인 혈당 체크 횟수를 줄임으로써 감염 위험을 줄일 수 있었다는 평가다.
환자를 실시간으로 모니터링하고 직접적인 혈당 체크 횟수를 줄임으로써 감염 위험을 줄일 수 있었다는 평가다.
문 교수는 “탈수가 있는 등 특수한 상황에서 CGM의 정확도가 낮아지긴 하지만 결국은 쏟아지는 데이터를 누가 관리할 것이냐가 새로운 문제”라며 “혈당관리실과 같은 교육·지원이 가능한 전문인력 팀을 구성하고 이들에 대한 보상이 필요하다”고 피력했다.
문선준 성균관의대 내과 임상조교수는 만성신장질환·전당뇨·비만대사수술 환자·인슐린종 환자 등 등 전통적인 CGM 사용대상자 이외에서 CGM을 사용한 최신 연구 결과를 소개하며 이들에게도 효과가 있을 것으로 기대했다.
 한편, 이날 해당 세션에서는 CGM을 활용해 당뇨병을 진단할 수 있는지에 대한 논의도 이뤄졌다.
한편, 이날 해당 세션에서는 CGM을 활용해 당뇨병을 진단할 수 있는지에 대한 논의도 이뤄졌다.
하지만 아직까지는 근거가 부족하다는 데 공감대가 형성됐다.
문선준 교수는 CGM의 당뇨병 진단 활용에 대해 “근거가 있다면 의미가 있겠지만 아직까지는 관련 연구가 적다”며 “개인적으로는 다른 진단 요소가 많은데 CGM까지 들여와야 하는지 의문이 들긴 한다”고 말했다.
김재현 교수도 “인슐린 투여 1형 당뇨병환자, 인슐린 투여 2형 당뇨병 환자, 임신했는데 인슐린을 맞는 경우 등에 CGM을 써야한다고 주장해보려 하지만 아직까지 근거가 많이 부족하다”고 아쉬워했다.
