
최근 보험사들이 백내장 수술이나 도수치료 등 특정 비급여 치료에 대한 보험금 지급심사를 강화하면서 보험금을 적게 지급하거나 거절하는 사례가 늘어난 것으로 나타났다.
한국소비자보호원은 보험사의 보험금 지급심사 강화에 따라 최근 4년간(2018~2021년) 한국소비자원에 접수된 실손의료보험 관련 피해구제 신청은 총 242건으로, 매년 증가하는 추세라고 12일 밝혔다.
구체적 신청 현황은 ▲2018년 26건 ▲2019년 41건 ▲2020년 82건 ▲2021년 93건 등이다.
유형별로는 보험금 지급 거절이나 과소 지급 등 ‘보험금 미지급’ 관련 신청이 85.1%(206건)로 대부분을 차지했고, ‘불완전 판매’ 7.4%(18건), ‘갱신보험료 과다 인상’ 2.1%(5건) 등의 순이었다.
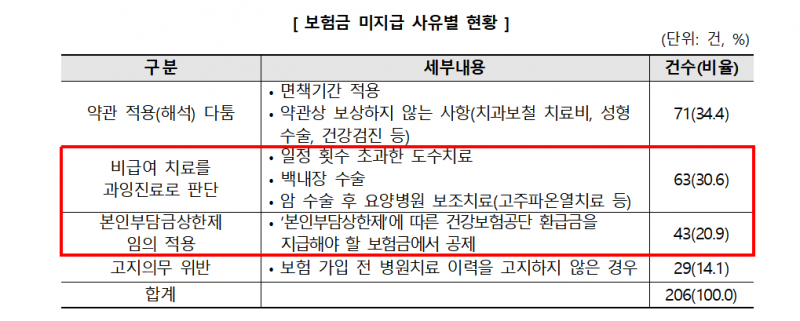
보험금 미지급 사유로는 약관 적용 다툼, 비급여 치료를 과잉진료로 판단해 보험금 미지급, 본인부담금상한제에 따른 환급금을 보험금에서 공제한 경우, 고지의무 위반 등이 있었다.
보험사가 비급여 치료를 과잉진료로 판단해 보험금을 미지급한 63건은 ▲도수치료 22.2%(14건) ▲백내장 수술 22.2%(14건) ▲암 보조치료 20.6%(13건) ▲영양제 수액 7.9%(5건) 등이었다.
본인부담상한제 관련 피해구제 신청 급증
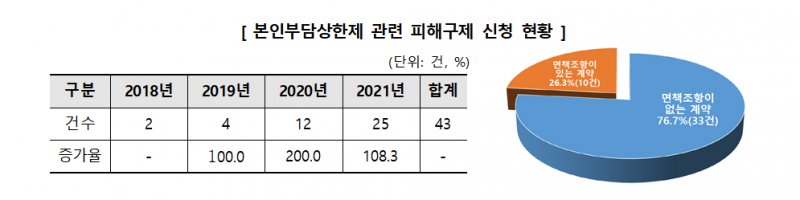
또한 본인부담상한제 관련 피해구제 신청이 급증, 개선이 필요한 것으로 나타났다.
본인부담상한제는 과도한 의료비에 따른 가계 부담을 덜기 위해 비급여·선택진료비 등을 제외한 본인부담금 총액이 소득수준에 따른 본인부담상한액을 초과할 경우 초과금액을 국민건강보험공단이 부담하는 제도다.
2018년부터 2021년까지 ‘본인부담상한제’ 관련 피해구제 신청은 총 43건이었고, 2021년에는 25건이 접수되어 과거 3년간(2018~2020년) 접수 건(18건) 보다 많았다.
소비자원은 “본인부담상한제는 국민건강보험법에 정해져 있으나, 보험사가 임의적으로 소비자가 공단에서 받는 환급금을 삭감해 소비해 피해가 지속적으로 발생하고 있다”며 “특히 2009년 실손의료보험 표준약관 제정 이전 계약은 약관상 ‘보상하지 않는 사항’에 본인부담상한제 관련 내용이 없음에도 보험사가 이를 소급 적용해 보험금 지급을 제한하고 있었다”고 말했다.
지난 2월 한국소비자원 소비자분쟁조정위원회(위원장 변웅제)는 약관에 명시적 규정이 없는 경우 본인부담상한제와 무관하게 보험금을 전액 지급하라고 결정했다.
소비자원은 “표준약관 제정 전 실손의료보험 약관은 본인부담상한제와 관련한 면책조항이 없다”며 “또한 국민이 준조세로 납부한 건강보험재정으로 사기업인 보험사를 지원하는 것은 중증·만성질환으로 인한 가계부담 경감을 위한 본인부담상한제 도입 취지에 반한다”고 지적했다.
한국소비자원은 이번 분석 결과를 바탕으로 실손의료보험의 본인부담상한제 적용에 대한 보험금 심사기준 개선 등 소비자피해 예방 방안 마련을 보험사에 권고할 계획이다.
