

중증응급환자를 병원이 우선 수용할 수 있도록 현행 응급의료법을 고쳐야 하고 이를 위해 최종치료율 등 성과에 따른 응급의료 가산 수가를 도입해야 한다는 주장이 제기됐다.
김윤 더불어민주당 의원은 18일 오후 국회도서관에서 ‘응급실 뺑뺑이 해소를 위한 응급의료법 개정 방향 대토론회’를 개최하고 이 같이 주장했다.
김 의원은 응급실 뺑뺑이가 지속되는 구조적 원인으로 ▲최종 진료 의사 부족 ▲작동하지 않는 병원 간 전원 체계 ▲의료사고 위험성 ▲응급실 전담의 부족 ▲이로 인한 응급환자 수용 거부 등을 꼽았다.
“우리나라 응급환자 10% 전원되고 이 비율은 미국보다 3배 높다”
김 의원에 따르면 우리나라 중증응급환자(중앙응급의료센터가 정의한 28개 질환) 11명 중 1명은 전원된다.
대동맥박리 환자는 4명 중 1명, 급성심근경색·뇌졸중·중증외상 환자는 8명 중 1명 꼴로 전원되고 있다. 이 같은 우리나라 응급환자 전원율은 미국의 3배에 달한다.
김 의원은 응급실 뺑뺑이가 지난 1년 의료대란으로 더 늘어났다고 봤다. 권역응급의료센터에서 밀려난 중증환자가 지역응급의료센터에 몰려 사망률이 증가했다는 것이다.
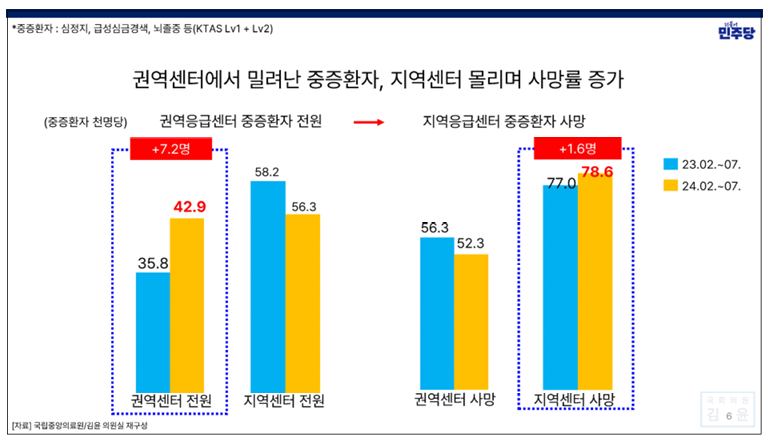 그가 인용한 지난 2023년 2월부터 7월과 의정갈등 이후인 2024년 2월부터 7월까지의 국립중앙의료원 자료가 이를 시사했다.
그가 인용한 지난 2023년 2월부터 7월과 의정갈등 이후인 2024년 2월부터 7월까지의 국립중앙의료원 자료가 이를 시사했다.
권역응급의료센터에서 중증환자를 전원한 경우는 1000명 당 35.8명에서 42.9명으로, 지역응급의료센터에서 중증환자가 사망한 경우는 1000명 당 77명에서 78.6명으로 증가했다.
김 의원이 분석한 결과 지난해 2월부터 7월까지 병원 초과사망은 3136명이 발생했고, 종합병원 및 병원에서 초과사망한 경우는 554명에 달했다. 심부전 및 쇼크가 가장 많았다.
그가 전국 주요 7개 국립대병원 사이트를 조사해 보니 11개 중증응급질환의 24시간 최종진료가 불가능한 곳은 44%에 달했다.
11개 분야 별로 최소 6명의 의사가 있어야 하고, 이에 총 462명의 전문의가 필요한데 현재는 95명에 그치는 수준이라는 설명이다.
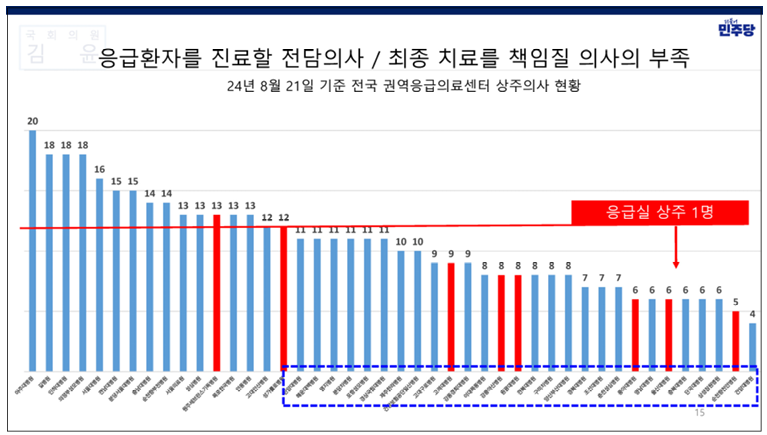 또 지난해 8월 21일 기준 전국 44개 권역응급의료센터에서 의사가 단 1명만 상주하는 경우는 무려 28곳이나 됐다.
또 지난해 8월 21일 기준 전국 44개 권역응급의료센터에서 의사가 단 1명만 상주하는 경우는 무려 28곳이나 됐다.
“응급의료기관 내 응급의료 전담전문의 24시간 2인 1조 근무체계 조항 명시”
김 의원은 응급의료법 제48조2(수용능력 확인 등)에 문제가 있다고 지적했다. “비정상인 대한민국 응급의료체계를 정상인 것처럼 포장해준다”는 지적이다.
이는 ‘응급환자 등을 이송하는 자는 이송코자 하는 응급의료기관의 응급환자를 수용 능력을 확인해야 한다’, ‘응급의료기관 장은 수용 능력 확인을 요청받으면 정당한 사유 없이 응급의료를 거부 또는 기피할 수 없다’고 규정하고 있다.
김 의원은 “미국 응급의료 관련 법률 EMTALA는 ‘응급서비스를 제공하는 병원에게 환자 지불 능력과 관계 없이 환자의 상태가 안정될 때까지 의료서비스를 제공해야 한다’고 규정한다”고 차이를 소개했다.
이에 수용 능력 확인 관련 조항을 삭제하고 중증응급환자에 대한 ‘우선 수용 원칙’을 담아야 한다는 게 김 의원 주장이다.
다만 이 우선 수용을 위해서는 ▲인력 등 의료자원 확보를 위한 재정 강화 ▲응급의료 전달체계 개편 ▲거버넌스 구축 ▲의료사고 위험 부담 완화 ▲응급의료종사자 보호 등이 전제돼야 한다.
특히 인력 기준과 관련해 그는 “응급의료기관 내 응급의료 전담전문의 24시간 2인 1조 근무체계 조항과 함께 중증응급질환에 대한 전문과목별 최종치료 당직전문의 등에 대한 24시간 비상진료체계 조항을 명시해야 한다”고 강조했다.
이어 “응급의료기관 유형별 응급환자 진료 기능을 명확히하고 단계별 수가 가산을 시행해야 한다”면서 “응급환자 전원율 및 최종치료율 등 성과 평가를 통한 가산 제도가 있어야 한다. 응급의료기금으로 인건비를 지원하는 근거도 필요하다”고 덧붙였다.
????
.
18 ‘ ’ .
.
“ 10% 3 ”
( 28 ) 11 1 .
4 1, 8 1 . 3 .
1 . .
 2023 2 7 2024 2 7 .
2023 2 7 2024 2 7 .
1000 35.8 42.9, 1000 77 78.6 .
2 7 3136 , 554 . .
7 11 24 44% .
11 6 , 462 95 .
 8 21 44 1 28 .
8 21 44 1 28 .
“ 24 2 1 ”
482( ) . “ ” .
‘ ’, ‘ ’ .
“ EMTALA ‘ ’ ” .
‘ ’ .
.
“ 24 2 1 24 ” .
“ ” “ . ” .

